As esclerites e o reumatologista
Público alvo: técnico.
Não se trata do paciente diário visto pelos reumatologistas, mas com certeza a colaboração de casos específicos com o oftalmologista é tarefa corriqueira para o profissional das artrites. Nesta publicação do The Rheumatologist, órgão do American College of Rheumatologist, publicada na semana que passou, vemos a importância do diagnóstico etiológico e conduta nas esclerites.
Esclerite frequentemente diagnosticada por oftalmologistas, reumatologistas Mas ajudar a determinar causas sistémicas
Os oftalmologistas podem ser mais provável para diagnosticar e tratar inicialmente esclerite, uma inflamação dos tecidos da esclerótica do olho. No entanto, reumatologistas precisa de permanecer ciente da condição, bem como: É comumente associada com doenças reumáticas, tais como artrite reumatóide (RA).
Esclerite pode apresentar no olho anterior ou posteriormente. "Anterior esclerite pode ser difuso, nodular, necrosante com inflamação e necrosante sem inflamação", diz o oftalmologista Gaston O. Lacayo, III, MD, Centro de Excelência em Eyecare, Miami. "As formas clínicas mais comuns são esclerite difusa e esclerite nodular."
Embora necrosante esclerite é menos comum, é mais ameaçador e freqüentemente associada a doenças auto-imunes sistémicas, diz o Dr. Lacayo.
Há também esclerite posterior, o qual é caracterizado por o achatamento da coróide e esclera e edema retrobulbar, diz Dr. Lacayo. Posterior esclerite pode afetar negativamente a visão, e pode ser difícil de diagnosticar porque não é sempre visto durante um exame de lâmpada de fenda, diz Esen K. Akpek, MD, O Professor Bendann família de Oftalmologia e Reumatologia e diretor associado, Johns Hopkins Jerome Síndrome Centro de L. Greene Sjögren, Wilmer Eye Institute na Universidade Johns Hopkins, Baltimore.
Os sintomas esclerite
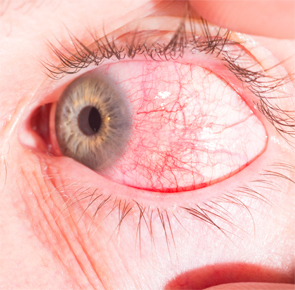
Os sintomas da esclerite coincidem com um certo número de problemas oculares. "É principalmente vermelhidão e olho dor," diz o Dr. Akpek. "Os pacientes podem obter visão turva se a esclera posterior está envolvido. Por vezes, a inflamação transborda para a câmara anterior, fazendo com que a uveíte. Isso também pode causar visão turva ", diz o Dr. Akpek.
Se não tratada adequadamente, esclerite leva à cegueira nos casos mais graves.
dor nos olhos às vezes é tão ruim durante a noite, pode causar problemas para dormir, diz Elyse reumatologista Rubenstein, MD, Centro de Saúde Providência de São João, Santa Monica, Califórnia. Dores de cabeça e fotofobia são outros sintomas possíveis de esclerite.
Esses mesmos sintomas podem acompanhar conjuntivite, irite, ceratite, uveíte, herpes zoster e derretimento de córnea, entre outras doenças oculares, diz o Dr. Rubenstein.
Os clínicos também devem fazer a distinção entre esclerite ea episclerite mais benigna. "A vermelhidão em episclerite é um vermelho mais brilhante, e em esclerite, é vermelho mais azulada," diz o Dr. Akpek. "Além disso, com o exame, há edema escleral e ingurgitamento vascular episcleral profunda com esclerite."
exame lâmpada de fenda detecta a inflamação intra-ocular em esclerite e avalia a gravidade. tomografia computadorizada, ressonância magnética e ultra-som às vezes são necessários para ajudar a determinar o grau de envolvimento e fazer um diagnóstico diferencial, diz reumatologista Anca Askanase, MD, diretor clínico e fundador da nova Lupus Center at Columbia University Medical Center, em Nova York.
Cerca de metade do tempo, esclerite ocorre em ambos os olhos; recorrências são comuns, diz o Dr. Askanase.
Doença reumática e esclerite
Cerca de metade dos pacientes que têm esclerite têm associado a doença reumática.
"A esclerite pode ocorrer em uma série de doenças inflamatórias sistêmicas, mais frequentemente em pacientes com diagnóstico estabelecido que desenvolvem sintomas oculares e são diagnosticados por um oftalmologista", diz reumatologista Christopher Wise, MD, professor, medicina interna, Virginia Commonwealth University, Richmond, Va.
Porque RA é a forma mais comum de artrite inflamatória crónica visto por reumatologistas, que também é a condição mais frequentemente associada com esclerite, particularmente em doentes com AR grave, diz o Dr. Sábio. No entanto, ele também acredita que o número de casos de esclerite RA-associados está a diminuir devido a terapias mais eficazes RA agora disponíveis.
Outras condições associadas com esclerite incluem artropatias inflamatórias, lúpus e auto-imunes, doenças relacionadas, e sistémica vasculite . Síndrome de Sjögren é uma condição pouco diagnosticada que pode ser associada com esclerite, diz Dr. Akpek.
Casos de esclerite associada a granulomatose previamente diagnosticada com poliangeíte (GPA) são importantes para pegar, porque GPA pode ser fatal se não for tratada, diz o oftalmologista John D. Sheppard, MD, presidente da Virginia Consultants olho e professor de oftalmologia, microbiologia e molecular biologia, Eastern Virginia Medical School, Norfolk, Va.
O tratamento da esclerite
diagnóstico rápido e tratamento da esclerite é essencial para evitar debilitantes consequências visuais. "Derrete córnea e perfurações esclerais são sequelas risco à visão de esclerite descontrolada. O diagnóstico correto e rápido ea terapia sistêmica adequada pode interromper a progressão implacável de ambos os processos oculares e sistêmicos, impedindo a destruição do globo e prolongar a sobrevivência ", diz o Dr. Lacayo.
O tratamento para a esclerite depende da identificação da fonte de inflamação sistêmica, com exames de sangue. drogas sistêmicas ou orais não esteróides anti-inflamatórias (NSAIDs), esteróides sistémicos e agentes imunossupressores, como o metotrexato, ciclosporina e azatioprina, são parte da combinação de tratamento, diz o Dr. Lacayo.
Os médicos devem saber se um paciente tem glaucoma ou uma infecção herpética ocular anterior, bem como renal, gástrico, hepático, doença hematológica ou tuberculosa, pois estas condições podem limitar as opções de tratamento, diz Dr. Sheppard.
Se a causa da esclerite é desconhecida, o tratamento de primeira linha é frequentemente AINEs orais; Se houver subjacente doença vascular do colagénio, imunossupressão pode ser necessária. "Em geral, controlar os resultados doença sistêmica em controle da inflamação ocular," diz o Dr. Askanase.
Outra causa esclerite que leva a um curso de tratamento diferente é a infecção-se que viral, bactérias, fungos ou parasitas; doença de Lyme também devem ser considerados, diz o Dr. Askanase. Por vezes, a causa de esclerite não podem ser identificadas.
O papel do Reumatologista
No cenário mais comum, um paciente com esclerite apresenta a uma clínica de oftalmologia, não para o reumatologista; pacientes com doença reumática normalmente já têm a sua condição diagnosticada, Dr. Akpek observado.
Outro cenário comum é um paciente esclerite que se apresenta ao pronto-socorro e recebe antibióticos tópicos, e eles aparecem semanas depois de ver o oftalmologista ou reumatologista em apuros, diz o Dr. Sheppard.
Oftalmologistas normalmente é dinâmico sobre o encaminhamento do paciente esclerite sem doença sistêmica diagnosticado com reumatologistas para avaliação.
Reumatologistas começará seu exame de pacientes esclerite com uma história cuidadosa e exame físico, com ênfase no músculo-esquelético, dermatológica, cardiopulmonar, vias aéreas superiores, neurológico e renal, diz o Dr. Sábio.
estudos laboratoriais iniciais incluem hemograma, bioquímica sérica, marcadores inflamatórios, um raio-X do tórax e uma bateria de testes sorológicos para a AR, lúpus e doenças relacionadas.
"Os estudos sorológicos são frequentemente útil se positivo, mesmo em pacientes sem sinais clínicos evidentes de uma doença subjacente, [porque] esclerite pode ser a manifestação inicial da doença," diz o Dr. Sábio.
Há sempre uma necessidade de uma estreita colaboração entre reumatologistas e oftalmologistas para gerenciar a condição.
Em primeiro lugar, reumatologistas deve manter um olhar atento sobre os olhos de seus pacientes, Dr. Lacayo aconselhado. "Tecido escleral deve ser em sua maioria brancos em todos os indivíduos saudáveis. Qualquer pequena quantidade de injeção escleral ou hiperemia recorrente deve derrubar o reumatologista para tratamentos mais fortes ou mais com os agentes mencionados ", diz ele.
"No caso em que um reumatologista vê um paciente com um olho vermelho, doloroso, eles devem enviar o paciente para um oftalmologista para avaliação", diz Dr. Akpek.
No entanto, os oftalmologistas devem ficar ciente da necessidade de uma referência também. Durante a terapia, oftalmologistas, muitas vezes consultar reumatologistas, se a resposta do paciente à terapia esteróide sistêmica é incompleta ou temporária, ou se o paciente não pode afunilar esteróides sem uma exacerbação, diz o Dr. Sábio.
"Se um paciente apresenta com esclerite associada a dor nas articulações, erupção cutânea ou falta de ar, fadiga ou outras queixas sistémicas, eles devem ser encaminhados para um reumatologista para avaliação", diz Dr. Rubenstein.
Embora não existam novos tratamentos específicos de esclerite no horizonte, adalimumab (Humira) está à beira de ser aprovado para uveíte, diz o Dr. Sheppard. Isso é importante saber, porque ele acha que os tratamentos uveíte geralmente são eficazes para pacientes esclerite. "Esta condição leva sempre um banco traseiro de uveíte, mas um monte de empresas estão investigando uveíte ao potencial benefício de nossos pacientes esclerite bem", diz ele.