DOAR SANGUE ATO NOBRE
DOAR SANGUE ATO NOBRE
6.000 passos por dia mantém limitações de osteoartrite de joelho de distância
Data:
Fonte:
Wiley
Resumo:
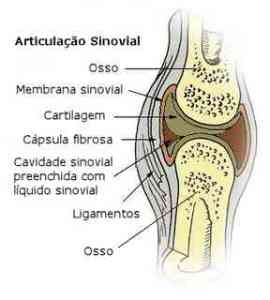
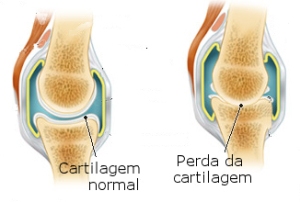
Andar reduz risco de limitação funcional associada com osteoartrite de joelho (OA), mostra nova pesquisa. De fato, o estudo sugere que a caminhada 6.000 ou mais passos por dia pode proteger as pessoas com ou em risco de joelho da OA de problemas de mobilidade em desenvolvimento, tais como dificuldade de se levantar de uma cadeira e subir escadas.
Um novo estudo mostra que a caminhada reduz o risco de limitação funcional associada à osteoartrose do joelho (OA). De fato, o estudo financiado em parte por doações do National Institutes of Health (NIH) e publicado no American College of Rheumatology (ACR) revista, Arthritis Care & Research , sugere que a caminhada 6.000 ou mais passos por dia pode proteger aqueles com ou em risco de joelho da OA de problemas de mobilidade em desenvolvimento, tais como a dificuldade de se levantar de uma cadeira e subir escadas.
Enquanto a caminhada é uma atividade física diária comum para adultos mais velhos, a evidência médica relata que dois terços dos adultos americanos com artrite andar menos de 90 minutos por semana. "Nosso estudo examina se mais curta equivale a um melhor funcionamento, e em caso afirmativo, quanto caminhada diária é necessária para minimizar o risco de desenvolver problemas com a mobilidade em pessoas com OA do joelho", disse Daniel White, PT, ScD, de Sargent College, em Boston University, em Massachusetts.
Para o presente estudo, os pesquisadores mediram passos diários tomadas por 1.788 pessoas com ou em risco de OA do joelho, que faziam parte do Estudo Multicêntrico osteoartrite. Caminhada foi medida com um monitor ao longo de sete dias, e limitação funcional avaliada dois anos mais tarde, definida como uma velocidade de marcha lenta e uma função física Western Ontario e McMaster Universities Arthritis Index (WOMAC) pontuação superior a 28 fora de 68.
Andando um mil passos adicionais associados com cada um deles foi entre uma redução de 16% para 18% em limitação funcional incidente, dois anos depois. Andar menos de 6.000 passos por dia foi o melhor limiar para identificar aqueles que desenvolveram limitação funcional.
Dr. White conclui: "Caminhar é uma atividade de baixo custo e, apesar do objetivo comum populares de andar 10.000 passos por dia, o nosso estudo constata apenas 6.000 passos são necessários para obter benefícios. Nós encorajamos aqueles com ou em risco de OA do joelho para caminhar pelo menos 3000 ou mais passos de cada dia, e, finalmente, progredir para 6.000 passos diários para minimizar o risco de desenvolvimento de dificuldade com mobilidade. "
Fonte da história:
Jornal de referência :
- Daniel K. Branco, Catrine Tudor-Locke, Zhang Yuqing, Roger Fielding, Michael LaValley, David T. Felson, K. Gross Douglas, Michael C. Nevitt, Cora E. Lewis, James Torner, Tuhina Neogi. caminhada diária e do risco de limitação funcional incidente na OA do joelho: um estudo observacional . Arthritis Care & Research , 2014; DOI: 10.1002 / acr.22362
- Wiley. "6000 passos por dia mantém limitações de osteoartrite de joelho de distância." ScienceDaily. ScienceDaily, 12 de Junho de 2014. <www.sciencedaily.com/releases/2014/06/140612085120.htm>.