Público alvo: técnico e leigo.
A psoríase é uma doença autoimune crônica, recorrente, comum, ocorrendo em pele e articulações. Traz significativo impacto emocional e físico. A doença ocorre em todo o mundo, com prevalência distinta conforme os grupos étnicos. O componente genético é muito importante, mas infecções podem também ter papel relevante nas formas de apresentação cutânea e articular.
As estatísticas variam muito, e em nosso país são incompletas. Nos meios reumatológicos fala-se em 2 a 3% da população caucasiana como tendo psoríase cutânea em suas várias formas (ungueal, gutatta, inversa, eritrodérmica, etc), com 20 a 30% destes vindo a desenvolver artrite ao longo de sua vida. Japoneses, aborígines australianos e índios do continente americano apresentam raramente a doença.
O mais frequente é o paciente desenvolver primeiro a forma cutânea, depois a artrite, mas há casos que fogem à regra:
- psoríase tendo início de forma concomitante com artrite
- psoríase de pele com início após o paciente já apresentar artrite
- artrite sem psoríase cutânea.
Neste último caso o médico chega ao diagnóstico por haver história familiar de psoríase cutânea.
Uma outra possibilidade a não ser esquecida, e relativamente nova no universo dos pacientes reumáticos, é o surgimento de reações cutâneas em tudo indistinguíveis à psoríase (inclusive com biópsia de pele apresentando achados típicos) após uso de agentes biológicos anti-TNF para artrite reumatóide, espondilite anquilosante e suas variantes, e também para a própria artrite psoriásica. Este aparente paradoxo ainda carece de explicação fisiopatogênica definitiva, porém são reconhecidos os fenômenos autoimunes que surgem em alguns pacientes, felizmente mais raros, em uso de modernos agentes biológicos.
Publicação recente na conceituada revista Arthritis & Rheumatology, dos EUA, mostra a incidência (número de novos casos) da artrite psoriásica no Canadá. Os autores na Universidade de Toronto encontraram incidência anual de 2,7%, ou seja, naquela comunidade, 3 de cada 100 pacientes com psoríase da pele desenvolveram artrite em cada ano de observação.
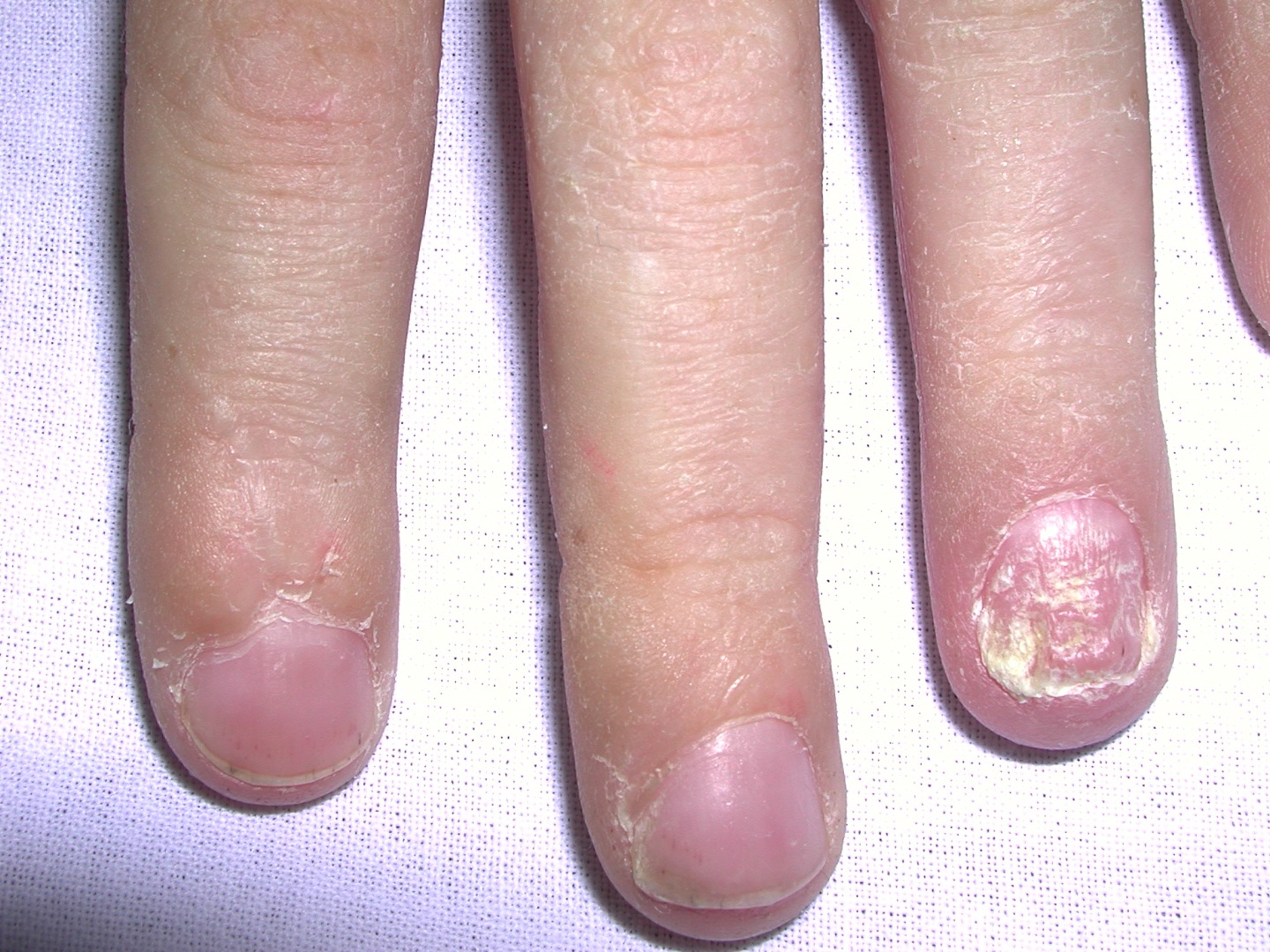
E quais foram os fatores de risco observados para o desenvolvimento de artrite? Psoríase cutânea difusa e severa, psoríase de unhas (veja foto) – principalmente com pontos difusos como em um dedal, baixo nível de educação e uveites (inflamação ocular interna).
Divulgue estes conhecimentos sobre artrite psoriásica, muitas pessoas de seu relacionamento têm psoríase e não sabem desta complicação. Em caso de dores nas juntas de forma continuada, procurar o reumatologista.
Sobre as várias formas de artrite psoriásica falaremos em uma próxima oportunidade.
The Incidence and Risk Factors for Psoriatic Arthritis in Patients With Psoriasis: A Prospective Cohort Study
Eder, Haddad, Rosen et al. Arthritis & Rheumatology 915–923, April 2016
Objective
To estimate the incidence of psoriatic arthritis (PsA) in patients with psoriasis, and to identify risk factors for its development.
Methods
The study was designed as a prospective cohort study involving psoriasis patients who did not have a diagnosis of arthritis at the time of study enrollment. Information was collected about lifestyle habits, comorbidities, psoriasis activity, and medications. Patients who developed inflammatory arthritis or spondylitis were classified as having PsA if they fulfilled the criteria of the Classification of Psoriatic Arthritis Study group. The annual incidence of PsA was estimated using an event per person-years analysis. Cox proportional hazards models, involving fixed and time-dependent explanatory variables, were fitted to obtain estimates of the relative risk (RR) of the onset of PsA, determined in multivariate models stratified by sex and controlled for age at onset of psoriasis.
Results
The data obtained from the 464 patients who were followed up for 8 years were analyzed. A total of 51 patients developed PsA during the 8 years since enrollment. The annual incidence rate of PsA was 2.7 cases (95% confidence interval 2.1–3.6) per 100 psoriasis patients. The following baseline variables were associated with the development of PsA in multivariate analysis: severe psoriasis (RR 5.4, P = 0.006), low level of education (university/college versus high school incomplete RR 0.22, P = 0.005; high school graduate versus high school incomplete RR 0.30, P = 0.049), and use of retinoid medications (RR 3.4, P = 0.02). In multivariate models with time-dependent variables, psoriatic nail pitting (RR 2.5, P = 0.002) and uveitis (RR 31.5, P = 0.0002) were associated with the development of PsA.
Conclusion
The incidence of PsA in patients with psoriasis is higher than previously reported. A severe psoriasis phenotype, presence of nail pitting, low level of education, and uveitis are predictive of the development of PsA in patients with psoriasis.